Оглавление:
Рентгенография позвоночника — это медицинская диагностическая процедура, при помощи которой оценивают структуру и соотношения позвонков. Само исследование проводит рентгенлаборант, после этого изображения передаются на обработку врачу-рентгенологу. По снимкам врач-рентгенолог проводит анализ формы и размеров позвонков, выявляет смещения, деформации, переломы, определяет углы и степени искривлений. Рентгенография помогает выявить многие болезни на ранних стадиях (дегенеративные изменения, остеохондроз, остеопороз, сколиоз, смещения, компрессионные и краевые переломы). Выявление патологических состояний на ранних этапах существенно облегчает лечение и улучшает прогноз.
Как распознать дисплазию тазобедренных суставов у новорожденных?
вывихноворожденныхПризнаки дисплазии у новорожденных
- Симптом щелчка – один из самых достоверных признаков дисплазии. Выявляется на протяжении первой недели и может сохраняться до 3-х месяцев. Суть метода: ребенок лежит на спине, ноги согнуты в тазобедренных и коленных суставах под прямым углом. Руки специалиста лежат на коленных суставах: большие пальцы охватывают внутреннюю поверхность сустава, остальные лежат на наружной поверхности бедра. Колени сведены к средней линии. Врач медленно разводит их в стороны, при этом чувствуется, а иногда слышен щелчок с больной стороны – это головка бедра занимает свое место. Следующий этап: врач сводит бедра ребенка, на этом этапе вновь чувствуется щелчок – это головка бедра покидает вертлужную впадину. Щелчок объясняется соскальзыванием пояснично-крестцовой мышцы с передней поверхности головки бедра, если есть вывих и головка не входит в вертлужную впадину.
- Укорочение одной ноги. Ребенок лежит на спине, его ноги сгибают в коленях и ставят на стопы. Если при этом одна коленка находится выше другой, то высока вероятность врожденного вывиха бедра.
- Асимметричное расположение кожных складок, их увеличенное количество. Складки у ребенка проверяют с выпрямленными ногами спереди и сзади.
- Ограничение отведения бедра. Однако у некоторых детей этот симптом развивается только на 3-4-й неделе. У здоровых детей колени без усилия укладываются на поверхность стола до 4-хмесячного возраста.
после кормления в теплом помещении,Косвенные симптомы
- Кривошея;
- Мягкость костей черепа (краниотабес);
- Полидактилия – большее, чем в норме количество пальцев;
- Плоскостопие и смещение оси стопы;
- Нарушение рефлексов, характерных для новорожденных (поисковый, сосательный, шейнотонический).
в течение 3-х недель
- Вертлужная впадина становится более плоской и не в состоянии зафиксировать головку бедренной кости;
- Крыша отстает в развитии;
- Растяжение капсулы сустава.
Интерпретация результатов исследования сосудов шейки матки
Шейка матки снабжена сосудами, которые обеспечивают питание ее тканей. В норме на ее слизистой обнаруживаются ветвящиеся мелкие сосудики – капилляры, имеющие прочные, но эластичные стенки. Поэтому во время осмотра здоровая шейка не кровоточит, а при обработке уксусом сосуды суживаются и «прячутся» на некоторое время.
Однако при предраковом состоянии – дисплазии, разрастающееся клетки заполняют всё свободное пространство и сдавливают сосуды, мешая кровообращению в тканях. В ответ организм наращивает и усиливает сосудистую сеть. Поэтому при этом заболевании на шейке матки обнаруживается большое количество расширенных капилляров.
При переходе дисплазии в рак шейки матки рост сосудов усиливается. Раковая опухоль быстро растёт и требует большого притока крови. Поэтому на поверхности шейки появляются мелкие сосудики, которые не успевают за ростом новообразования, оставаясь недоразвитыми, не ветвящимися и неполноценными.
Обнаружение неправильно развитых сосудов говорит о возможном наличии раковых и предраковых патологий.
При проведении кольпоскопии на шейке также обнаруживаются:
- Мозаика – структура, образованная из патологически измененных сосудов шейки матки. Патологическая сеть похожа на мозаичное покрытие. Участки слизистой прерываются сосудами, делящими эктоцервикс на квадратные, треугольные и многоугольные фрагменты.
- Пунктуация – рисунок в виде мелких черточек на шейке матки представляющий собой изменённые капилляры.
Нормы и патологии сосудов шейки матки,обнаруживаемые при кольпоскопии
| Обозначение типа сосудов в протоколе | Норма/Патология | Расшифровка |
| Типичные | Норма | Сосудистая сеть соответствует норме |
| Атипичные | Патология | Сосуды расширены, имеют неправильную форму и не сужаются при уксусной пробе |
| Нежная мозаика | При остальных хороших показателях считается нормой | На шейке матки обнаруживаются мелкие сосуды, которые при обработке уксусом исчезают, но вскоре появляются снова |
| Грубая мозаика | Патология, указывающая на дисплазию ( предрак) | Крупные, ярко выраженные сосуды соединяются между собой в сеть. При проведении уксусной пробы они не сужаются, а расположенная между ними ткань долго остаётся белой. |
| Булыжная мостовая | Патология. Признак тяжелой степени дисплазии | Очень грубая мозаика. Фрагменты ткани между сосудами выпирают, как камни на булыжной мостовой |
| Нежная пунктуация | Вариант нормы | Мелкие сосудистые “чёрточки” исчезают после воздействия уксуса, появляясь вскоре снова. Окружающая их ткань не белеет или светлеет незначительно |
| Грубая пунктуация | Патология, указывающая на дисплазию ( предрак) | Яркие сосудистые «черточки» и пятна не исчезают после воздействия уксуса. Окружающая их ткань белеет |
Причины возникновения дисплазии суставов
Большинство ученых считают, что дисплазия суставов — это наследственное заболевание, но, поскольку гена, отвечающего за дисплазию, не обнаружено, то более вероятно, что заболевание передается на основе множества генов.
При этом, заболевание развивается, если есть предрасположенность к дисплазии, и при наличии благоприятных условий, мешающих правильному развитию суставов у щенков, таких как:
- несбалансированное питание (если собака будет есть мясные продукты в неограниченном количестве, получать в пищу лишь белок или употреблять дешевый некачественный корм, то со временем у нее могут появиться выраженные суставные боли);
- переизбыток фосфора и кальция (большое количество данных микроэлементов, попадающих в организм собак вместе с пищей или биодобавками, может негативно повлиять на развитие суставных и костных тканей);
- ожирение (лишние килограммы усиливают нагрузку и давление на суставы, в результате чего постепенно происходит их разрушение);
- изнурительные тренировки, тяжелые физические занятия (во время формирования скелета любые чрезмерные нагрузки могут навредить суставам);
- малоподвижность (если щенок будет гулять на улице по 5-10 минут, а все остальное время проводить в квартире, то из-за недостатка движения его суставы могут развиться неправильно);
- травмы, ушибы, растяжения, вывихи конечностей.
Популярные методы лучевой диагностики
На сегодняшний день самым распространенным и востребованным в амбулаторной практике методом лучевого исследования является интраоральная радиография зубов, или внутриротовой снимок зуба. Иногда внутриротовые снимки зубов называют прицельными, что неправильно. Прицельным называется снимок, выполненный вне стандартной укладки, а стандартизированные исследования именуются соответственно методу позиционирования.
На терапевтическом приеме в процессе эндодонтического лечения должно быть сделано не менее трех внутриротовых снимков каждого исследуемого зуба:
- диагностический снимок необходим для оценки состояния тканей периодонта на момент обследования, постановки диагноза, определения количества и формы корней, направления каналов, выбора тактики лечения.
- измерительный снимок — снимок зуба на этапе лечения с введенными в каналы эндодонтическими инструментами с фиксированной стоппером длиной рабочей части или верификаторами после инструментальной обработки каналов. Если ортогональная проекция выполнена корректно, при условии точной калибровки программы визиографа и отсутствии проекционного искажения для резцов и премоляров некоторые измерения могут быть проведены по диагностической радиограмме. Для многокорневых зубов предпочтительно измерение длины каналов с помощью эндодонтических инструментов (рис. 1), апекслокатора или по трехмерному снимку.
- контрольный снимок делается непосредственно после окончания эндодонтического лечения с целью определить, насколько качественно запломбированы корневые каналы, а также через определенное заданное время, дабы удостовериться в отсутствии или выявить наличие осложнений (рис. 2). При исследовании многокорневых зубов и в случаях, когда имеется дополнительный канал, на снимке, выполненном с орторадиальным направлением луча (прямая проекция), корневые каналы часто накладываются друг на друга, что значительно затрудняет диагностику и может привести к ошибке в процессе лечения. Для получения раздельного изображения корневых каналов используется радиография с косым (эксцентрическим) направлением центрального луча (рис. 1). Применительно к каждому конкретному случаю выбирается мезиальный или дистальный наклон (ангуляция) тубуса в горизонтальной плоскости (подробнее см.: Рогацкин Д. В., Гинали Н. В. Искусство рентгенографии зубов, 2007).
В идеале максимум информации о топографии корней и состоянии тканей периодонта может быть получен при проведении полипозиционной радиографии. В данном случае с диагностической целью делается три снимка — один в прямой, с орторадиальным направлением луча, и два в косой проекции — с дистально-эксцентрическим (рис. 1) и мезиально-эксцентрическим направлением луча (соответственно, прямая, задняя косая и передняя косая проекции).
Важнейшими аспектами успешной внутриротовой радиографии являются стандартизация и последовательная коррекция манипуляций. Под стандартизацией манипуляций подразумевается способность специалиста, проводящего лучевое исследование, выбрать оптимальный для каждого случая метод и сделать серию идентичных снимков вне зависимости от положения, состояния пациента и времени, отделяющего одно исследование от другого. То есть, если диагностический или измерительный снимок признан качественным, каждый последующий уточняющий и контрольный должны быть сделаны с теми же пространственными и техническими установками и каждое последующее изображение должно быть идентично предыдущему (рис. 1, 2).
Сравнение основных диагностических методов
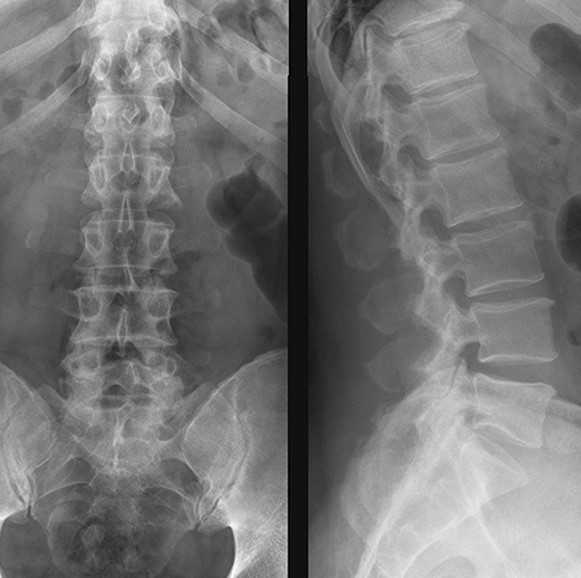
Как лучше обследовать позвоночник? Что является более информативным рентген, КТ или МРТ?
Рентген, КТ и МРТ отличаются принципом получения изображений, что в результате формирует разные снимки. Для любого лучевого исследования есть свои показания и противопоказания
Рентгенографию назначают при подозрении на переломы и травмы позвоночника.
Только с помощью классической рентгенографии можно определить точные углы сколиоза (смещений) в положении стоя, в отличие от компьютерной и магнитной томографии, где пациент находится в положении лёжа.
Стандартная рентгенография может быть дополнена снимками с функциональными пробами (сгибание и разгибание), позволяющими выявить смещения при нагрузках. Данный метод обследования недорогой, быстрый и дает четкие изображения костной ткани.
МРТ и КТ исследования показаны для оценки состояния мягких тканей, позвоночного канала, спинного мозга и нервных корешков.
Важно! При проведении рентгеновского обследования пациент получает определенную лучевую нагрузку, поэтому диагностические мероприятия с использованием рентгеновского излучения рекомендуется проводить по направлению лечащего врача
Лечение дисплазии тазобедренных суставов
Если ДТС диагностируется в раннем младенчестве, проблему обычно можно решить с помощью мягкого корсета. Патология может повредить хрящ, выстилающий сустав, а также мягкий хрящ (верхнюю губу), окаймляющий суставную часть тазобедренного сустава. Это называется разрывом верхней губы бедра.
Детям школьного возраста и подросткам может потребоваться операция, чтобы переместить кости в правильное положение для плавного движения суставов.
Лечение дисплазии тазобедренного сустава включает уменьшение боли и защиту тазобедренного сустава от дальнейшего повреждения. Методы лечения дисплазии тазобедренного сустава врач подберет в соответствии с конкретными потребностями пациента.
Консервативные методы терапии включают:
- Широкое пеленание — фиксация ног малыша в разведенном состоянии. Способ позволяет остановить прогрессирование патологии и устранить симптомы.
- Ортопедические конструкции — ношение шин Виленского, Волкова, подушки Фрейка, стремян Павлика и прочих приспособлений для фиксации ног. Для детей до 4 мес. используются конструкции из эластичных материалов, не причиняющих дискомфорта.
- Лечебный детский массаж — назначается с 10–15 сеансов, затем делается перерыв на месяц. Всего показано 2–3 курса. Массаж делают ежедневно и исключительно специалисты. Метод противопоказан при пороке сердца, повышенной температуре, грыжах. В домашних условиях можно аккуратно массировать стопы и поясницу, пощипывать и растирать тело малыша в положении на животе.
- ЛФК для детей — гимнастика выполняется по 2–3 раза в день. Хорошую эффективность показало упражнение имитации езды на велосипеде и «ладушки». Лечебная физкультура позволяет стабилизировать структуры сустава и восстановить двигательную функцию. Упражнения подбирает только врач. Курс лечения составляет 2 недели.
- Физиотерапия детям — назначается электрофорез с йодом, фосфором, кальцием, компрессы с озокеритом, УФО-терапия, теплая ванна. Процедуры улучшают кровообращение, ускоряют восстановление, питают ткани, укрепляют и правильно формируют сустав.
- Закрытое вправление — процедуру проводят под наркозом. Спустя полгода необходимо наложить гипсовую (кокситную) повязку для фиксации конечностей в разведенном положении. Затем назначается массаж, физиопроцедуры, ЛФК.
Подготовка
Перед процедурой пациенту необходимо провести несколько подготовительных мероприятий:
- очистка кишечника при помощи приема слабительных средств или очистительной клизмы — это нужно, чтобы кишечные газы не мешали оценке позвонков в поясничном, крестцовом и копчиковом отделах позвоночника
- диета перед рентгеном позвоночника — подразумевает полное исключение за два-три дня до процедуры газообразующих продуктов, кроме этого, после каждого приема пищи рекомендуется принимать ферментные препараты (панкреатин, мезим)
Исследование должно проводиться натощак, поэтому в день проведения рентгенографии нужно воздержаться от приема пищи.
Как подготовиться к процедуре
Для получения точного результата кольпоскопию рекомендуют проводить в первые 2-4 дня после окончания месячных. Не запрещено проводить её и в другой день цикла, исключение – менструация, так как выделения не дадут тщательно осмотреть органы.
Важный момент — кольпоскопию лучше проходить в первой фазе цикла. После овуляции в канале шейки скапливается слизь в большом количестве, поэтому иногда происходит искажение результатов. Кроме того, во второй половине менструального цикла ткани регенерируют гораздо медленнее, что увеличивает вероятность появления неприятных ощущений во время процедуры.
Подготовка к кольпоскопии требует соблюдения следующих правил:
- Отказ от сексуальных контактов за 2 дня до процедуры;
- В этот период запрещается использовать вагинальные свечи, спреи, таблетки и кремы, проводить спринцевание. Если женщина проходит курс терапии с их использованием, то следует проконсультироваться по этому поводу у гинеколога.
- Не принимать ванную, а временно перейти на душ.
- Личная гигиена должна осуществляться только путём обмывания половых органов водой, без применения специальных средств.
После кольпоскопии: осложнения
После простого обследования последствий и ограничений не предполагается, так как гинеколог никак не соприкасался с маткой. После расширенного у женщины возможно появление тёмно-коричневых выделений, но их опасаться не следует: это выходят остатки раствора Люголя. Также характерны тянущие боли внизу живота на протяжении 4-10 дней.
Бывают случаи, когда во влагалище женщины попадает инфекция, в результате чего возникает воспаление и сопутствующие этому симптомы. Но данный факт не касается непосредственно кольпоскопии, это происходит по халатности гинеколога, допустившего инфицирование. Или же инфекция может быть подхвачена до или после кольпоскопии, но до сего момента она активно не развивалась.
Как правило, других последствий после процедуры не бывает.
Диагностика ДТБС
Как уже говорилось, при рождении у щенка дисплазии отсутствует, так, как нет как таковых суставов, но информации о наличии или отсутствии патологии уже «записана» в генах собаки. Далее по мере роста и формирования щенка, суставы начинают приобретать форму и именно в это время, дисплазия становится заметной.
Начинают проявляться симптомы, такие, как неправильная постановка конечностей, быстрая утомляемость щенка, затруднение при вставании на скользком полу, предпочтение полежать или доползти до цели, чем встать и дойти. Также часто наблюдается «кроличий» бег, когда обе тазовые конечности отталкиваются от земли одновременно. Появляется качающаяся и неустойчивая походка. Грудные конечности развиваются интенсивней, иногда развивается гипертрофия мышц передних конечностей, потому что основная нагрузка переходит на них, так как щенок щадит тазовые. В задних конечностях отмечается тугоподвижность сразу после вставания, боли при манипуляции с бедром, ощущение крепитации (звуки трения при вращении) тазобедренного сустава. Настораживающим симптомом должно служить слабое развитие мышц тазовых конечностей и крупа, боязнь движений приводящих к повороту головки бедра.
Наиболее частым симптомом дисплазии, который привлекает внимание владельцев – это хромота. Возникает хромота при дисплазии всегда из-за двух причин: болью в суставе (укорачивается период опоры), а также нарушением биомеханики тазовой конечности, что может проявляться затрудненным вынесением конечности вперед
В последнем случае клинически будет наблюдаться хромота смешанного типа. Необходимо учитывать, что хромота может усиливаться или ослабляться в процессе движения собаки. Чаще обнаруживается стартовая хромота (усиление хромоты после периода покоя или сна), причем во время прогулки хромота может исчезнуть вовсе. Эта особенность хромоты при дисплазии связана с наличием воспаления оболочек сустава, а воспаление, как известно, возникает вторично после остеоартроза. Таким образом, можно сделать вывод о том, что наличие хромоты у щенка или взрослой собаки, указывает на повреждение сустава и развитие остеоартроза.
Но при этом надо знать, что и наличие этих симптомов вовсе не означает присутствие дисплазии тазобедренных суставов, также как и внешне здоровая собака может иметь тяжелую степень патологии. Дисплазия тазобедренных суставов у собак может проявляться абсолютно в любом возрасте. Если патология себя не проявила в щенячьем возрасте (как правило, легкие и средние степени компенсированной дисплазии) – это не означает, что ее нет.
Официально диагностика дисплазии проводится с 12 месяцев, а для гигантских пород даже с 18 месяцев. Но если у щенка уже в 4 месяца есть явные внешние признаки дисплазии, то необходимо сразу сделать диагностику, чтобы вовремя предпринять хоть какие-то меры по улучшению качества жизни щенка и предотвращению развития вторичного остеоартроза. Также считается целесообразным проведение ранней диагностики, если патология была обнаружена у щенят того же помета, или у щенят других пометов, но от тех же родительских особей.
Но какие бы внешние признаки не наблюдались у собаки, для достоверного диагноза проводится рентгенологическое обследование, которое с высокой степенью информативности позволяет сделать заключение о структурно-функциональном состоянии тазобедренных суставов.
К рентгеновским снимкам предъявляются следующие требования:
1. Рентгеновский снимок делают в положении животного на спине с вытянутыми параллельно друг другу тазовыми конечностями.
2. Применение седативных средств или релаксантов обязательно.
3. На рентгеновском снимке ставят номер родословной, породу, дату проведения рентгенологического снимка и обозначают правую и левую стороны.
4. Во время съемки на рентгенограмме должен быть проставлен идентификационный номер (татуировка) при помощи цифрового рентгеновского трафарета.
5. Размер снимков должен быть таким, чтобы на рентгенограмме полностью была видна тень таза и коленных суставов, причем изображения правого и левого подвздошных гребней должны быть на одном уровне, а тени коленных чашек – напротив блока.
6. На снимке должно быть четкое изображение анатомических костных структур тазобедренных суставов, в частности суставных поверхностей, верхнего края вертлужной впадины.
Официальное заключение по снимкам делает специалист РКФ.
Процесс расшифровки результатов обследования
После того, как доктор-рентгенолог получает снимки рентгенографии, ему необходимо осуществить их интерпретацию, и составить заключение.
Для расшифровки результатов существует специальная техника, названная схемой Хильгенрейнера. В ней фигурируют такие категории:
- ацетабулярный угол;
- линия Хильгенрейнера;
- расстояние между метафизарными пластинками и линией Хильгенрейнера, обозначаемое буквой h;
- расстояние от h до нижних контуров вестибулярной пластины, обозначаемое как d.
Ацетабулярный угол определяется как область между двумя плоскостями – линией эпсилонобразных хрящей и касательной, проходящей вдоль края суставных впадин.
Линия Хильгенрейнера проводится горизонтально, через У-образные хрящи по нижним точкам подвздошной кости.
Расстояние h отсчитывается от линии Хильгенрейнера до середины метафизарной пластинки проксимального отдела кости бедра. По нему можно отследить, на сколько смещена головка кости бедра по отношению ко впадине сустава.
Промежуток d показывает латеральное смещение головки по сравнению с вертлужной впадиной.
Схема даёт возможность представления сустава в трёхмерной проекции. Даже на самых ранних стадиях она даёт возможность обнаружить большинство патологий и нарушений развития сустава.
Для большей достоверности в схеме предусмотрено проведение дополнительных показателей – линии Кальве и Шентона. Первая из них соединяет верхний край шейки бедра с наружным краем подвздошной кости, и в норме она должна быть непрерывной. Если линия прерывается, это может говорить об отсутствии целостности суставного аппарата.
Линия Шентона представляет собой продолжение окружности вертлужной впадины, в виде проекции на медиальную поверхность шейки бедра. Её разрыв означает латерально-проксимальное смещение бедренной кости.
Как расшифровывается рентгенограмма тазобедренного сустава ребёнка по схеме Рейнберга
В этой технике интерпретации снимков используются срединная крестцовая линия, горизонтальная линия, проходящая через верхушки У-образных хрящей и центры ядер окостенения в головках бедренной кости (линия А), а также вертикальная линия, проведённая через верхне-латеральный выступ вертлужной впадины (линия Б). Кроме того, определение нормы состояния сустава связано с расположением нижнего края шейки бедра – при нормальном развитии сустава он пересекает нижний контур паховой кости.
Между линией Б и срединной крестцовой проводится вспомогательная линия Б1, длина которой помогает оценить состояние сустава.
Дисплазия определяется, если проксимальный конец бедренной кости находится выше линии А и как бы снаружи от плоскости Б.
Что представляет собой схема Омбредана
В процессе исследования результатов рентгенографии, врач на снимке проводит по синостозам горизонтальную линию, соединяющую лонную и подвздошную кости. Вертикально опущенный перпендикуляр проводится к наружному краю вертлужной впадины сустава. Этим перпендикуляром суставная полость делится на равные сегменты, по отношению к которым и оценивается соответствие анатомии сустава нормальным показателям.
Норма и отклонения на снимке тазобедренных суставов
Полученное изображение сустава, если он находится в нормальном состоянии, визуализирует головку бедренной кости, расположенную в суставной впадине, имеющей вид выемки. В центре головка крепится к поверхности впадины круглой связкой и капсулой сустава. Сверху головка удерживается в нормальном положении с помощью лимбуса – хрящевой пластины. Весь суставный аппарат поддерживается снаружи мышечным корсетом бедра.
Дисплазия на снимке характеризуется задержкой развития окостенения. Ядра окостенения имеют маленький размер по сравнению с нормой. Вывих или подвывих можно обнаружить по латеральному и вертикальному смещению этих ядер, благодаря применению схем Омбредана, Рейнберга, Хильгенрейнера.
Причины и особенности развития артроза тазобедренного сустава
Артроз тазобедренного сустава (ТБС) – это на самом деле группа заболеваний, имеющих разное происхождение, но сходных по механизму развития патологического процесса, изменениям в суставных тканях и основным симптомам. Заболевание может быть первичным (причины этого заболевания полностью не установлены) и вторичным.
Причины развития вторичного коксартроза:
- Экзогенные – факторы внешнего воздействия. Это тяжелый физический труд, занятия спортом, сопровождающиеся повышенной нагрузкой на ноги и микротравмами. Сюда же относятся последствия макротравм – переломы, вывихи, разрывы связок.
- Внутренние причины – различные общие заболевания, одним из проявлений которых является коксартроз. К таким заболеваниям относятся хронические инфекционно-воспалительные и аутоиммунные (ревматоидный, реактивный, псориатический артриты), а также обменные (подагра) патологические суставные процессы. Со временем наряду в воспалительными в суставах ног развиваются дегенеративно-дистрофические процессы – артрозо-артриты (остеоартрозы).
- Врожденные болезни – дисплазии (нарушение формирования сустава) и остеохондропатии (нарушение питания сустава с последующим некрозом кости) также могут заканчиваться коксартрозом, например, асептический некроз головки бедренной кости (болезнь Пертеса) – причины этих заболеваний точно не установлены.
- Генетическая предрасположенность – наследственные особенности строения ТБС и генетическая патология соединительной ткани.
- Возрастные физиологические процессы, сопровождающиеся гормональными изменениями, в том числе, снижением содержания женских половых гормонов (женщины болеют чаще мужчин), лишней массой тела, меньшей двигательной активностью.
Под воздействием перечисленных факторов (часто сразу нескольких) в суставной полости постепенно происходят изменения на клеточном уровне: изменяется обмен веществ в клетках хрящевой ткани, процессы разрушения в них начинают преобладать над процессами синтеза. Уменьшается объем суставной жидкости, питающей хрящевую ткань. Суставная щель суживается.
Поражение тазобедренного сустава при коксартрозе
Это приводит к постепенному истончению, а затем растрескиванию суставного гиалинового хряща и разрастанию в подхрящевой зоне кости соединительной ткани. Кости по краям суставных поверхностей начинают разрастаться (защитная реакция), образуя наросты (остеофиты) и деформируя ногу. В суставной полости идут дегенеративно-дистрофические процессы, периодически усиливающиеся асептическим (без наличия инфекции) воспалением. Со временем суставные поверхности частично срастаются за счет разрастания соединительной ткани, это мешает ноге сгибаться, разгибаться и поворачиваться внутрь. Окружающие мышцы постоянно находятся под напряжением, защищая сустав от дополнительного травмирования и одновременно усиливая болевые ощущения, что приводит со временем к их атрофии (уменьшению в объеме).
Ограничение и болезненность движений способствуют тому, что больной принимает вынужденное положение при ходьбе со смещением таза, головки бедренной кости и оси движения в ноге. Это приводит к изменениям в колене и голеностопе, развитию плоскостопия.
В группе риска лица:
- работа которых связана с поднятием тяжестей – грузчики, профессиональные спортсмены-тяжеловесы;
- страдающие хроническими инфекционно-воспалительными заболеваниями суставов или имеющие близких родственников, страдающих с такой патологией;
- страдающие заболеваниями позвоночника – остеохондрозом, сколиозом и др.;
- имеющие лишнюю массу тела и ведущие малоподвижный образ жизни;
- в возрасте после 50 лет и старше.
Кто назначает исследование?
Делают рентген, если наблюдаются следующие настораживающие признаки:
- Ограничение способности отведения бедра в пораженной области.
- Асимметрия бедренных складок нижних конечностей.
- Хруст и специфический звук при движении.
- Хромота.
- Нарушение двигательной функции.
- Ярко выраженный болевой сидром, локализованный в тазовой области.
Основной показатель – одна ножка короче другой, а при их разведении в согнутом положении нарушение проявляется под углом в менее 60°. У деток более старшего возраста изменяется походка, они жалуются на боли в ногах, особенно при движении, физических нагрузках, ходьбе.
Пройти диагностику можно в государственных лечебных учреждениях и частных медицинских центрах, имеющих в своем распоряжении специальную аппаратуру.






























