Профилактические меры против развития артроза у собак
Чтобы собаку впоследствии не пришлось долго лечить от опасного заболевания, уже с самых первых дней появления щенка в доме следует проводить определенные меры профилактики артроза.
К таким мерам можно отнести:
- Разумные физические нагрузки. Активные игры на улице, прогулки должны длиться более трех часов. Выгуливать животное нужно почаще.
- Сбалансированное кормление, включающее в себя все необходимые витамины и микроэлементы. Корм должен быть обогащен белками и углеводами, чтобы предотвратить ослабление тканей.
- Следить за весом собаки, чтобы свести к минимуму риск ожирения, так не будет создаваться чрезмерная нагрузка на скелет.
- Стараться не допускать травм. Скользкий ламинат, паркет или линолеум нередко приводят к травмированию собаки, поэтому пол в помещении желательно застелить ковровым покрытием.
- Регулярный осмотр животного у ветеринарного врача.
- Обеспечить питомцу мягкую подстилку, причем чем больше вес собаки, тем она должна быть мягче.
Помните, что любую болезнь легче предупредить, чем лечить.
Авторы статей: коллектив клиники Беланта
Причины развития
Главным фактором развития артроза является несоответствие между испытываемой нагрузкой и способностью сустава эту нагрузку выдерживать. Острый или хронический, этот процесс неизбежно приводит к разрушению тканей.
В список причин, повышающих риск развития артроза любой локализации, входит:
- наследственность;
- эндокринная патология (сахарный диабет);
- травмы суставного аппарата: ушибы, вывихи, переломы или трещины костей внутри суставной сумки, полные или частичные разрывы связок, проникающие ранения;
- регулярная повышенная нагрузка на суставы, связанная с профессией);
- ожирение;
- переохлаждение;
- перенесенные воспалительные заболевания суставов: острый артрит, туберкулез и т.п.;
- заболевания крови, при которых часто происходят кровоизлияния в сустав (гемофилия);
- резкие изменения гормонального фона (беременность, менопауза);
- локальные нарушения кровообращения в связи с атеросклерозом, варикозным расширением вен, тромбофлебитом и т.п.;
- аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка и т.п.);
- дисплазия соединительной ткани (врожденная патология, сопровождающаяся, в том числе, чрезмерной подвижностью суставов);
- врожденные патологии опорно-двигательного аппарата (плоскостопие, дисплазия или врожденный вывих тазобедренного сустава и т.п.);
- возраст старше 45-50 лет (повышение рисков связано со уменьшением синтеза коллагена);
- остеопороз (разрежение костей);
- хроническая интоксикация организма (в том числе солями тяжелых металлов, наркотиками, алкоголем);
- хирургические вмешательства на суставах.
Профилактика рассекающего остеохондрита
Специальных профилактических мер, позволяющих предотвратить данный недуг, не предусмотрено. Это обусловлено недостаточно изученной этиологией заболевания.
Однако минимизировать вероятность ее возникновения все же можно. Для этого следует четко выполнять нижеуказанные рекомендации:
- Практиковать правила здорового питания, включив в рацион достаточное количество овощей, фруктов и белков.
- Исключить использование табачных изделий и отказаться от употребления спиртных напитков.
- Минимизировать нагрузки на сустав.
- Регулярно проводить профилактику сосудистых заболеваний.
- Обращаться к квалифицированному специалисту при первых проявлениях болезни Кёнига.
Причины развития артроза плечевого сустава
- Избыточная продолжительная нагрузка на плечо, в том числе профессионального характера (например, у строителей, штукатуров, грузчиков).
- Приобретенный или врожденный дефект хрящей, связок и других структур, на фоне которого сустав быстро изнашивается даже при обычной нагрузке.
- Травмы руки – вывихи, переломы, неудачные падения.
- Отложение солей в суставной полости вследствие нарушения обмена веществ.
- Постоянная микротравматизация на протяжении длительного времени, например из-за регулярных спортивных нагрузок.
- Хронические и острые воспаления суставов.
Артроз плеча – заболевание наследственное: если болели родители, будьте бдительны
Как часто проходить курс инъекций
В отличие от препаратов с гиалуроновой кислотой, «Нолтрекс» имеет гораздо более пролонгированное действие. Вводить его рекомендуют с интервалом от 9 месяцев до 2 лет – в зависимости от степени поражения плечевого сустава. Лекарство имеет синтетическое происхождение, поэтому не обнаруживается и не отторгается фагоцитами – иммунными клетками организма. Этим и объясняется длительный лечебный эффект.
Безусловно, любое лечение артроза будет эффективным только при условии снижения нагрузки на сустав. В случае с плечом прогнозы всегда благоприятные, особенно если обратиться за помощью своевременно, не дожидаясь критических симптомов. «Поболит и перестанет» – при этом диагнозе такой вариант, к сожалению, исключен.
Боль в плече далеко не всегда свидетельствует о начале артроза. Иногда причина – и правда, в переутомлении сустава, неудобной позе во время сна или пребывании на сквозняке. Но гораздо чаще болевой синдром вызывают другие серьезные заболевания, например остеохондроз шейного отдела или плечелопаточный периартрит. Чувствуете дискомфорт? Посоветуйтесь со специалистом!
Виды
В зависимости от причины заболевания различают первичный и вторичный артроз. В первом случае патология возникает самостоятельно на фоне комплексного воздействия предрасполагающих факторов. Вторичная форма является следствием других заболеваний и делится на следующие группы:
- поражение суставов, возникшее вследствие нарушений обмена веществ или эндокринных заболеваний (подагра, сахарный диабет, акромегалия, гиперпаратиреоз);
- разрушение, связанное с врожденными патологиями (болезнь Педжета, врожденный вывих бедра, сколиоз, гемофилия и т.п.);
- посттравматический артроз, возникший на фоне переломов, трещин, некротических процессов или хирургических операций, а также возникший вследствие особенностей профессии.
Наиболее востребована классификация остеоартроза в зависимости от локализации патологического процесса:
- гонартроз: поражение колена, одним из разновидностей которого является паллетофеморальный артроз — разрушение сустава между бедренной костью и надколенником);
- артроз голеностопного сустава: возникает на фоне большой нагрузки и частых травм;
- артроз суставов стопы: наиболее часто страдает большой палец в месте соединения со стопой; поражение развивается на фоне подагры или вальгусной деформации;
- плечевой артроз характеризуется поражением плеча и часто встречается в молодом возрасте на фоне повышенной физической нагрузки (грузчики, спортсмены, строители);
- коксартроз: поражение тазобедренного соединения; может быть, как односторонним, так и двусторонним и является одной из частых причин инвалидности у людей старше 50 лет;
- вертебральный артроз: разрушение хрящевых дисков между позвонками, наиболее часто затрагивает шейный и поясничный отдел позвоночника;
- артроз суставов кисти: чаще всего поражаются суставы пальцев рук, патологии особенно подвержены женщины в менопаузе;
- артроз височно-нижнечелюстного сустава: встречается довольно редко, чаще всего на фоне хронического воспаления из-за нарушений прикуса или неправильного протезирования;
- артроз локтевого сустава: редкая форма заболевания, наиболее часто связанная с травмами этой области.
Причины плоскостопия
Приобретенное плоскостопие классифицируется в зависимости от причины, вызвавшей деформацию стопы. Различают:
- травматическое плоскостопие. Развивается как следствие травмы – перелома костей стопы, голеностопного сустава, повреждения соединительных тканей свода стопы;
- паралитическое плоскостопие. Возникает в результате паралича мышц стопы (например, как осложнение перенесенного полиомиелита);
- рахитическое плоскостопие. При рахите у детей в период интенсивного роста нарушается минерализация костей: они становятся податливыми и мягкими. Это касается и костей стопы, которые деформируются под тяжестью тела ребенка;
- статическое плоскостопие. Возникает в тех случаях, когда мышечно-связочный аппарат стопы не справляется с выпавшей на него нагрузкой. Это наиболее распространённый вид плоскостопия (более 82% всех случаев).
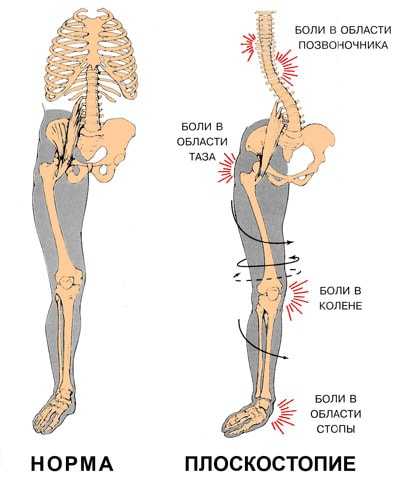
- врожденная слабость связок;
- избыточный вес;
- слабость мышц и связок стопы, развившаяся в результате низкой физической активности (малоподвижного, прежде всего сидячего образа жизни);
- неправильно выбранная обувь. Женская обувь на высокой платформе или высоком каблуке практически гарантированно приводит к плоскостопию;
- повышенные нагрузки на стопу, вызванные обстоятельствами жизни (беременность, профессиональная деятельность, связанная с постоянным пребыванием на ногах и т.п.).
Методы лечения плоскостопия
Полное излечение плоскостопия возможно только в детстве, поскольку у детей костный и мышечно-связочный аппараты находятся ещё в процессе формирования, и, устранив патологию, можно добиться последующего закрепления правильной формы стопы. Во взрослом возрасте речь идет лишь о некотором улучшении ситуации и остановке процесса дальнейшей деформации стопы.
Лечение плоскостопия у взрослых направлено, прежде всего, на снятие болевого синдрома и укрепление мышц и связок стопы.
Большое значение имеет ношение ортопедических стелек, позволяющих правильно распределять нагрузку по поверхности стопы. Ортопедические стельки-супинаторы возвращают стопе нормальное положение, выполняя при этом функцию амортизатора.
Обувь должна быть удобной, обязательно не тесной, с широким носком и на невысоком каблуке.
Травматологи-ортопеды «Семейного доктора» произведут диагностику заболевания (выявят степень плоскостопия) и назначат индивидуальный курс лечения. Чем раньше Вы обратитесь к врачу, тем меньшей деформации подвергнется Ваша стопа. При плоскостопии I-й степени еще возможна коррекция, дальше – только торможение деформации.
Медикаментозная терапия
Целью медикаментозной терапии при плоскостопии является снятие боли.
Физиотерапия
Для снятия боли также используются физиотерапевтические процедуры – массаж, магнитотерапия, фонофорез, электрофорез.
Лечебная физкультура
Ведущую роль в курсе лечения играет лечебная гимнастика, которой необходимо заниматься ежедневно. Комплекс лечебных упражнений подбирается лечащим врачом в зависимости от формы и положения стопы, возраста пациента и других индивидуальных особенностей. Такие специальные упражнения необходимо сочетать с обычными упражнениями для укрепления мышц голеней и стоп.
Хирургическое лечение
При высокой степени плоскостопия может потребоваться операция (исправление деформации стопы хирургическим методом).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Опасные симптомы
В связи с тем, что дегенеративно-дистрофические изменения развивается постепенно и в течение длительного времени, появление даже опасных клинических признаков может остаться незамеченным. Это значительно усугубляет текущую ситуацию и ухудшает прогноз на выздоровление. Такими симптомами являются:
- Отёчность и постоянные болевые ощущения в конечности — свидетельствует об активном воспалении, требующем срочного медицинского вмешательства.
- Суставная деформация, из-за которой меняется походка или выполнять привычные движения становится невозможно.
- Миалгия и боль в костях.
- Неустойчивая походка, сильное ограничение подвижности при сгибании и разгибании.
- Болевой синдром становится постоянным, не стихающим вечером или ночью, иррадиирующим в окружающие области.
Дисплазия тазобедренных суставов
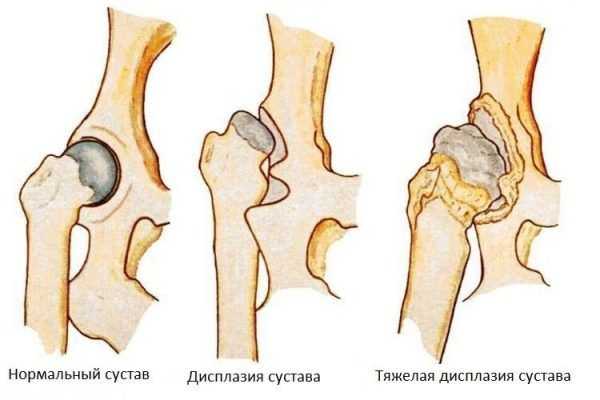
Это врожденная патология, связанная с неправильным развитием сустава, встречается достаточно часто. По статистике, с нею сталкиваются до 3% новорожденных. У девочек она встречается чаще, чем у мальчиков. Нарушения могут быть связаны с недоразвитием или неправильным формированием сустава.
В зависимости от локализации патологического процесса различают три вида заболевания:
- нарушение развития вертлужной впадины;
- дисплазия верхнего отдела кости;
- нарушение геометрии костей (ротационная дисплазия).
Патология может развиться на одном или обоих суставах. Если у ребенка развивается односторонняя дисплазия, она может проявиться асимметрией кожных складок. Однако если процесс затрагивает оба сустава, складки могут быть симметричными. Поэтому только этого признака недостаточно, чтобы поставить диагноз.
Более информативным для врача является признак укорочения бедра. В этом случае колени малыша в положении лежа расположены асимметрично, что говорит о врожденном вывихе бедра — тяжелой форме дисплазии.
Также во время осмотра новорожденных врач проверяет подвижность суставов. При отсутствии патологии ножки младенца отводятся до положения 80-90°. У детей с дисплазией угол не превышает 50-60°.
Осложнения
В раннем детском возрасте болезнь проявляется укорочением бедра, ограниченностью или гиперподвижностью сустава. При отсутствии лечения усиливается слабость связочного аппарата, что приводит к смещению головки бедра, подвывиху и вывиху. В старшем возрасте дети испытывают боли, хромают при ходьбе, быстро утомляются.
Во взрослом возрасте возможно развитие диспластического артроза тазобедренного сустава. У девушек он может впервые проявиться во время беременности. Заболевание проявляется болезненностью, ограничением подвижности сустава, деформационными изменениями. С течением времени развивается так называемая порочная установка бедра, из-за которой нижняя конечность находится в анатомически неправильной позиции. Это ограничивает подвижность, вызывает стойкий болевой синдром. При прогрессировании болезни пациент вынужден прибегать к эндопротезированию.
Причины
Статистика показывает, что частая причина заболевания — неблагоприятная наследственность. Дети с патологией чаще рождаются у родителей, которые имели аналогичное заболевание в детстве.
Вторая важная причина — тазовое предлежание плода. Оно в 10 раз повышает вероятность дисплазии. Также среди причин специалисты отмечают маловодие, крупный вес ребенка при рождении, прием матерью некоторых лекарств во время беременности, сильный токсикоз, неблагоприятную экологическую обстановку. На развитие опорно-двигательного аппарата новорожденного негативно влияет тугое пеленание.
Диагностика
Диагностикой дисплазии тазобедренных суставов у детей занимается детский ортопед. Если патология была выявлена сразу при рождении, врач оценивает клиническую картину и составляет план лечения. В целях профилактики невыявленных дисплазий все новорожденные в течение первого года жизни подлежат обязательным осмотрам специалистом. Если врач обнаруживает признаки неправильного развития тазобедренного сустава, малыша направляют на обследование.
Основным методом диагностики является ультразвуковая диагностика. В 2-3-месяца врач может назначить рентген. До этого времени такую диагностику не используют из-за низкой информативности. У новорожденных большую часть сустава формирует хрящевая ткань, которая на рентгене не отображается.
Лечение
Если у ребенка обнаружена дисплазия, успех лечения зависит от его своевременности. Для фиксации нижних конечностей в анатомически правильном положении отведения и сгибания используют специальные ортопедические приспособления. Они различаются по конструкции и жесткости. Как правило, используют изделия, которые фиксируют сустав, но при этом сохраняют подвижность нижних конечностей.
Кроме ношения бандажей и шин, при дисплазии сустава показаны специальные упражнения, массаж.
При врожденном вывихе детям в возрасте от 2 до 5 лет проводят одномоментное закрытое вправление и накладывают гипс для ограничения подвижности сустава, чтобы зафиксировать его в правильном положении. В тяжелых случаях может потребоваться хирургическое лечение.
Причины
Не существует единого этиологического фактора, который приводит к развитию этой патологии. Артроз является болезнью, которая начинает проявляться медленно на фоне врожденных особенностей строения соединительной ткани, перенесённых болезней, а также получения микротравм на протяжении долгого времени. Большинство хронических воспалений (артриты), так или иначе, трансформируются в дегенеративно-дистрофический процесс с постоянными воспалительными рецидивами. Отдельного внимания заслуживает возрастная группа артрозов, на долю которой приходится наибольшая численность больных с данным диагнозом.
Несмотря на то, что единого генеза этого заболевания нет, существует ряд предрасполагающих к нему факторов. Наибольшее клиническое значение среди них имеют:
- Малоподвижный образ жизни (сидячая работа, лень и многое другое).
- Чрезмерные физические нагрузки, физически тяжелая работа, профессиональное занятие спортом (спортивные травмы негативно сказываются на состоянии здоровья во всех отраслях).
- Большая масса тела (суставы банально не справляются с таких весом).
- Венозная недостаточность.
- Профессия, связанная с постоянным пребыванием в стоячем положении, без какого-либо движения.
- Гормональные расстройства и поражение органов эндокринной системы (сахарный диабет, атеросклероз кровеносных сосудов, ожирение и прочее).
- Неправильное питание (недостаточное суточное потребление жиров, белков, углеводов, витаминов и микроэлементов).
- Курение и злоупотребление алкогольными напитками.
- Отягощенная наследственность.
Из-за воздействия одного или нескольких из перечисленных выше факторов начинается постепенное разрушение хрящевой ткани, которая покрывает суставную поверхность кости. Сначала она становится тоньше, менее эластичной, после чего вовсе трескается. Подхрящевая костная ткань контактирует с поверхностью кости, в результате чего под действием силы трения они разрушаются. Защитной реакцией костной ткани становится ее разрастание (особенно по суставным краям), что значительно ограничивает подвижность сустава и приводит в его деформации.
У клеток суставов есть особенность — они дают быструю реакцию на любые, даже небольшие травмы. Поврежденные клетки активно синтезируют противовоспалительные цитокины, из-за чего разрушение хрящей и костей характеризуется асептическим воспалением в синовиальной оболочке. Частые рецидивы патологии приводят к усугублению воспаления, поэтому клетки твёрдых тканей начинают отмирать ещё интенсивнее, что способствует прогрессированию болезни.
Этот процесс может протекать на протяжении нескольких лет, не подавая никаких клинических признаков наличия проблемы. Отсутствие какой-либо симптоматики связано с тем, что в хрящах нет нервных окончаний, генерирующих болезненные ощущения. Боль появляется при вовлечении в патологический процесс надкостницы и обострении воспаления.
Новые антациды и антирефлюксанты
Соли альгиновой кислоты используются в клинической практике для облегчения симптомов изжоги и эзофагита более 30 лет. Соли альгиновой кислоты обладают своеобразным механизмом действия: при взаимодействии с желудочной кислотой альгинаты выпадают в осадок и образуют гель, который покрывает слизистую пищевода защитным слоем и способствует ее восстановлению.
Исследования in vitro и in vivo показали, что альгинаты сочетают в себе углекислый газ и некоторые антацидные компоненты. Недавние кинетические исследования показали, что альгинаты обходят кислое содержимое и достигают пищевода раньше, чем содержимое пищевода, защищая слизистую оболочку органа от механического и химического раздражения соляной кислотой. Согласно клиническим исследованиям, альгинаты также действуют как физический барьер, тем самым более активно подавляя рефлюкс.
Альгинатные препараты содержат антациды, нейтрализующие кислоты, уменьшающие изжогу, но исследования не показали, что эффективность этих комбинированных препаратов зависит от их нейтрализующих свойств.
Клиническая эффективность альгинатных препаратов зависит от многих факторов: количества и проникновения выделяемого углекислого газа, особенностей молекулы, дополнительных ингредиентов (алюминий, кальций), обладающих положительным потенцирующим действием.
Альгинатные препараты остаются в желудке в течение нескольких часов, поэтому они действуют значительно дольше и более эффективны в подавлении симптомов ГЭРБ, чем традиционные антациды, они начинают действовать быстро и действуют долго. Альгинатные препараты полностью безопасны и поэтому используются для уменьшения симптомов рефлюкса у младенцев, детей и беременных женщин.
Например, один из таких препаратов альгината магния Refluxaid применяется в европейских странах для уменьшения симптомов рефлюкса и ацидоза при ГЭРБ, язвенной болезни, эзофагите, функциональной диспепсии, других функциональных и воспалительных заболеваниях желудочно-кишечного тракта, проявляющихся изжогой, рефлюксом, дискомфортом в эпигастрии.
Препарат Refluxaid
Альгинат магния в Rexluxaid — это натуральное вещество, извлеченное из морских водорослей. Препарат обладает высокой вязкостью, что увеличивает антирефлюксную эффективность и продолжительность действия. Обладает эмульсионными и набухающими свойствами.
Исследования показали, что высоковязкое соединение Refluxaid при попадании в желудок создает физический барьер, который связывает и нейтрализует желудочный сок, тем самым защищая пищевод от симптомов рефлюкса: изжоги, жжения за грудиной, боли в груди, дискомфорта в эпигастрии и т. д. Прием подобных лекарств ослабляет изжогу, срыгивание кислоты, уменьшается дисфагия и одинофагия (затруднение при глотании и болезненность), также подавляются экстразофагинитные симптомы ГЭРБ — кашель, охриплость голоса.
Refluxaid — это лекарство, отпускаемое по рецепту. Оно используется для эпизодического уменьшения симптомов ацидоза, рефлюкса и эзофагита, по запросу или в сочетании с антирефлюксными лекарствами (антисекреторными ИПП, блокаторами H2, прокинетиками).
Было обнаружено, что когда человек спит, альгинат магния может оставаться в желудке до 8 часов без разрушения — достаточно времени для пациента, чтобы хорошо выспаться. Прием рефлюкса перед сном может улучшить качество сна у пациента с ГЭРБ, поскольку симптомы, вызванные ночным рефлюксом, будут подавлены.
Борьба со стрессом в клинике в Москве
Когда самостоятельно справиться со стрессом не получается, необходимо обратиться за помощью к специалистам. В нашей клинике созданы все условия для борьбы с психоэмоциональными нарушениями. К каждому пациенту индивидуальный подход, лечение проводится в несколько этапов. Для наибольшей эффективности используется комплексное лечение, включающее медикаментозную терапию и психологическую помощь.
Медикаментозная терапия
Снижение степени стресса происходит при помощи качественных и действенных лекарственных средств. Благодаря эффективным препаратам у человека нормализуется сон, снижается уровень тревожности, нормализуется работа внутренних систем. Специалисты клиники назначают препараты индивидуально каждому больному в зависимости от тяжести стрессового состояния, возраста и наличия сопутствующих заболеваний.
Помощь психолога
Длительные переживания, тревога и паника негативно влияют на психику человека. Одного медикаментозного лечения недостаточно, чтобы вывести больного из стресса. Здесь необходима помощь опытного квалифицированного психолога. Специалист проведет личную беседу, выявит причины, которые привели к возникновению стрессогенной ситуации. Поддержка психолога поможет справляться с трудностями и проблемами без вреда для организма.
- Услуга
- Стоимость услуги
- Нарколог на дом
- от 4 500 р.
- Кодирование от алкоголизма
- от 5 000 р.
- Кодирование Вивитролом
- от 26 000 р.
- Кодирование Налтрексоном
- от 35 000 р.
- Кодирование Эспераль
- от 15 000 р.
- Кодирование Торпедо
- от 5 500 р.
- Двойной блок
- от 8 000 р.
- Классический гипноз
- от 13 000 р.
- Эриксоновский гипноз
- от 8 000 р.
- Тетлонг на 3 мес
- от 10 500 р.
- Кодирование Эспераль гель
- от 15 000 р.
- Наркопсихотерапия сеанс
- от 5 000 р.
- Дуплет — экспресс вывод и кодировка
- от 13 500 р.
- Госпитализация в стационар
- от 5 000 р.
- Вывод из запоя в стационаре
- от 2 000 р./сутки
- Реабилитация от алкоголизма с гарантией
- от 25 000 р./мес.
- Реабилитация от наркомании с гарантией
- от 25 000 р./мес.
Симптомы
Симптомы артроза у собаки, особенно на первых этапах развития, достаточно сложно различимы. Даже самый внимательный владелец не сможет в домашних условиях определить начало заболевания. Именно поэтому диагностика артроза должна проводиться в условиях ветеринарной клиники при помощи специальных методик.
Когда собака начинает меньше активничать, возникает хромота и боли в суставе, это указывает на развитие второй или третьей стадии. Некоторые владельцы активных собак, у которых начинается развитие артроза, считают, что животное просто поумнело, поэтому спокойно себя ведет. На самом же деле, отсутствие привычной активности любимца, повод обратиться к ветеринару.
Симптомами артроза также являются:
- Дискомфорт и болезненные ощущения. При развитии артроза сильная боль возникает не сразу. Дегенеративные процессы развиваются постепенно, провоцируя боль. Изначально дискомфорт терпим, но усиливается при повышенной активности животного. Во время второй стадии артроза, боль становиться выраженной. Питомец подтягивает поврежденную конечность или прихрамывает. Таким образом, стараясь избегать дискомфорта. Поражаются при артрозе, как правило, тазобедренные суставы. Питомец испытывает боль, даже во время совершения не больших движений. Усиливается боль при смене положения во время сна, а также при изменение погодных условий (в костях ощущается ноющая боль).
- Резкое ограничение в движениях. Ранее активная собака, перестает бегать и прыгать, предпочитая спокойную ходьбу. Даже встречая своего хозяина, животное, ощущая боль, не может прыгать и ластиться как прежде.
- Характерный хруст в области пораженного сустава. Хруст или щелчки в области сустава, характерный признак развившегося артроза.
На самых последних этапах развития патологии, возникает выраженная деформация в области сустава. Владелец может заметить отечность и изменение формы сустава. Без специальных исследований, постановка точного диагноза не возможна.














![Болезнь кёнига [лечение рассекающего остеохондрита]](http://petshop-vrn.ru/wp-content/uploads/6/9/7/697f101222cc89da54d136ef11236102.webp)















