Группы риска
Повышенный риск развития дистрофии роговицы глаза наблюдается у пациентов с наследственной предрасположенностью к таким болезням. Люди, которые страдают кератитом, конъюнктивитом и другими воспалительными заболеваниями, должны своевременно проходить лечение и следить за состоянием роговой оболочки. В группе повышенного риска также находятся пациенты, которые перенесли травмы глаз или хирургическое вмешательство на органах зрения.
Так как некоторые разновидности дистрофии роговой оболочки обусловлены возрастными изменениями, поэтому людям старше 50 лет необходимо регулярно контролировать свое здоровье и проходить профилактические осмотры у офтальмолога.
Заболевания роговицы глаза
Заболевания роговицы глаза могут быть как приобретенными, так и врожденными.
Виды заболеваний роговицы:
- травмы;
- кератиты;
- нарушения величины и формы оболочки роговицы;
- дегенеративные и дистрофические поражения и др.
Травмы
Повреждение роговицы может произойти в процессе попадания инородного предмета в глаз.
Это могут быть песчинки, металлические стружки, деревянные щепки. По степени проникновения различают глубокие и поверхностные травмы.
При поверхностной травме инородные предметы находятся в наружных слоях глаза и роговицы, а при глубоких травмах — в глубине глазного яблока. В некоторых случаях при травмировании глаза развивается эрозия роговицы.
На нашем сайте вы можете найти более полную информацию о диагностике травмы глаза и методах удаления инородного тела.
Кератит
Кератит — один из самых распространенных заболеваний роговицы глаза, ведущий к помутнению роговицы и к ухудшению зрения. Кератит вызывают инфекции из соседних оболочек. Врачи выделяют следующие виды этой патологии:
- кератиты эндогенные (развиваются на фоне инфекционных и системных заболеваний);
- кератиты экзогенные (инфекции, ожоги, травмы).
При кератите могут наблюдаться следующие симптомы: сильное слезотечение, непереносимость яркого света, блефароспазм, чувство инородного тела в глазу.
Более подробно о кератите читайте здесь.
Нарушение величины и формы оболочки
Можно выделить следующие заболевания роговицы глаза, связанные с изменением ее формы и величины.
Мегакорнеа — генетическое заболевание, при котором роговица становится больше обычного, ее размер достигает 10 мм.
Микрокорнеа — роговица, наоборот, слишком маленького, около 5 мм, размера. Это ведет к уменьшению глазного яблока. При этом состоянии развивается помутнение роговицы и глаукома.
Кератоглобус — врожденное шаровидное выпячивание роговицы вследствие нарушения развития мезодермальной ткани. Воспаление начинает проявляться уже в детском возрасте, сочетается с миопией и астигматизмом. Роговица становится выпуклой на всем протяжении, наблюдается увеличение ее диаметра.
Кератоконус — наследственное заболевание, при котором изменяется форма роговицы, она становится конической. Это происходит в результате истончения центра оболочки роговицы и потери упругости передней камеры глаза.
Патология возникает в 11-12 лет и сопровождается астигматизмом, который не поддается лечению. При данном заболевании постоянно меняются степень и оси астигматизма, поэтому необходимо каждый раз заново подбирать линзы. При сильном развитии кератоконуса линза уже не может удерживаться на роговице.
В случае сильной степени кератоконуса и кератоглобуса показано оперативное лечение по удалению части роговицы — сквозная субтотальная кератопластика.

1
Заболевания роговицы глаза: диагностика и лечение

2
Заболевания роговицы глаза: диагностика и лечение
3
Заболевания роговицы глаза: диагностика и лечение
Дистрофия роговицы
Дистрофия роговицы — врожденное заболевание, сопровождающееся быстрым развитием и помутнением роговицы. Врачи выявляют несколько форм: пятнистые, узловые, решетчатые, смешанные дистрофии и т.д.
Дистрофия роговицы может быть первичной и вторичной. При первичной дистрофии заболевание обычно захватывает оба глаза, развивается достаточно медленно, поэтому трудно выявляется.
Вторичная дистрофия обычно односторонняя и развивается на фоне травм, заболеваний или офтальмологических операций.
При этой патологии ухудшается чувствительность роговицы глаза.
При микроскопической диагностике роговицы глаза в середине роговицы могут наблюдаться незначительные помутнения в виде полос и небольших пятен. Глубокие слои эпителия оказываются незатронутыми.
Если патология проявилась в подростковом возрасте, то к 40 годам возникают близорукость, блефароспазм и светобоязнь.
Эпидемиология
Раньше заболевания роговицы глаза были массовыми, так как были осложнениями таких заболеваний как оспа, трахома, гонорея, соответственно были основной причиной снижения зрения и слепоты.
На сегодняшний день данные заболевания составляют четверть заболеваний глаз, приводящий к снижению остроты зрения и слепоте в половине случаев. Связано это с тем, что, как уже говорилось выше, роговица глаза не имеет сосудов и соответственно легко вовлекается в патологический процесс, выход из которого довольно медленный.
Заболевания роговицы подразделяются на: аномалии развития, воспалительные заболевания, дистрофические изменения и новообразования Основное место среди заболеваний роговицы занимают воспалительные заболевания и дистрофии.
Классификации
Существует несколько подходов к классификации кератопатий. Так, по времени возникновения их делят на врожденные и приобретенные; акцентируя клинические особенности, выделяют лентовидную форму, отечную и др. Однако по типу течения кератопатии, в отличие от многих других заболеваний, нельзя разделить на два основных класса, – острый и хронический, – поскольку дистрофия роговицы не может вспыхнуть внезапно и затем, скажем, самокупироваться; она практически всегда с той или иной скоростью прогрессирует, т.е. этот процесс хронический по определению.
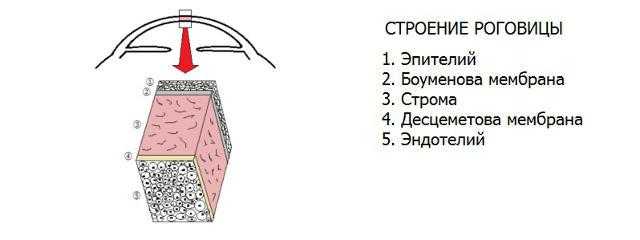
Чаще всего кератопатии классифицируют по преимущественной локализации дегенеративного процесса. Так, среди передних (эпителиальных) роговичных дистрофий, поражающих Боуменовой оболочку и внешний эпителий, выделяют микрокистозную дистрофию Когана, дистрофии Тиель-Бенке и т.д. (практически каждая кератопатия имеет собственное имя в честь открывшего или подробно исследовавшего ее офтальмолога).
К стромальным дистрофиям, протекающим в основном веществе роговицы, относятся кристаллическая Шнайдера, гранулярно-решетчатая Авеллино, центральная облаковидная Франсуа, и др. К эндотелиальным, или задним, относят дистрофию Фукса, заднюю полиморфную дистрофию.
Наконец, иногда можно встретить термин «буллезная» (отечная), или «эпителиально-эндотелиальная дистрофия Фукса» (ЭЭД) — когда поражаются слои роговой оболочки.
Список литературы
- Даниличев В.Ф., Современная офтальмология. Руководство. Изд.2-е, / Под ред. проф.В.Ф.Даниличева.- СПб.:Питер,2009
- Егоров Е.А., Офтальмология: учебник для вузов / Под ред. Е.А. Егорова — 2010.
- Жабоедов Г.Д., Офтальмология: учебник / Г.Д. Жабоедов, Р.Л. Скрипник, Т.В. Баран и др. ; Под ред. чл.-кор. НАМН України, проф. Г.Д. Жабоедова, д-ра мед. наук, проф. Р.Л. Скрипник. – К.:ВСИ „Медицина”, 2011.
- Копаева В.Г., Глазные болезни. Основы офтальмологии: Учебник / Под ред. В. Г. Копаевой. — 2012.
- Мошетова Л.К., Офтальмология. Клинические рекомендации / Под ред. Мошетовой Л.К., Нестерова А.П., Егорова Е.А. – 2-е изд., испр. и доп. – М.: ГЭОТАР-Медиа, 2009.- 8
- Офтальмология. Национальное руководство. Краткое издание / под ред. С. Э. Аветисова, Е. А. Егорова, Л. К. Мошетовой, В. В. Нероева, Х. П. Тахчиди. — М. : ГЭОТАР-Медиа, 2019.
- Татарченко П.Ю., Алешаев М.И., Дистрофии роговицы: Учебное пособие для врачей. – Пенза, 2009.
- Аляутдин Р.Н., Фармакология : учебник / под ред. Р. Н. Аляутдина. — 5-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа,2016.
- http://www.studmedlib.ru/book/ISBN9785970437339.html
Лечение
Если офтальмологическая болезнь вторична, основной упор будет сделан на устранение основной патологии.
Терапия органов зрения заключается в регулярных гигиенических обработках, закладывании мазей под нижнее веко, введении специальных капель.
Внимание: применение любых препаратов без назначения ветеринара запрещено! Самолечение может привести к слепоте питомца. Хорошо зарекомендовали себя средства компании Апиценна:
Хорошо зарекомендовали себя средства компании Апиценна:
- Офтальмосан — капли на основе хлоргексидина обладают обеззараживающим эффектом. Содержащиеся в составе вытяжки лекарственных трав быстро снимают воспаление, янтарная кислота обеспечивает дополнительное увлажнение;
- Декта-2 — имеет выраженное антибактериальное, противоаллергенное, противовоспалительное действие. Капли назначают для профилактики и лечения болезней бактериальной природы. В том числе с целью предотвращения инфицирования после операций, травм, извлечения инородных тел.
Что видит врач при проведении цитологии
Чтобы понять, какие клетки может увидеть врач при проведении цитологии, нужно представить строение эпителия – ткани, покрывающей шейку матки и цервикальный канал.
Многослойный плоский эпителий, покрывающий снаружи шейку матки, состоит из нескольких слоев:
- Базального и расположенного над ним парабазального. Эта ткань состоит из клеток, имеющих небольшой размер и крупное ядро – центральную часть клетки, в которой хранится генетическая информация.
- Сверху над парабазальным расположен промежуточный слой. Его клетки вытянутые (веретенообразные) с мелкими ядрами.
- Самый верхний слой называется поверхностным. Он состоит из крупных клеток с большими ядрами двух типов – пикнотичными (сморщенными) и везикулярными (пузырьковидными).
Цервикальный канал, проходящий внутри шейки матки, выстлан однослойным цилиндрическим (железистым) эпителием. Внутри него находятся железы, выделяющие слизь, которая смазывает слизистую.
В мазок во время взятия анализа попадают все виды клеток, но в разных отделах шейки они встречаются в различных количествах. Цитология также зависит от возраста женщины.
Цитологический скрининг
Диагностика
Для определения наличия патологического процесса необходим сбор анамнеза, выслушивание жалоб пациента и проведение клинических исследований. С помощью микроскопических методов офтальмолог подтверждает диагноз, определяет его форму.
Производится бесконтактный осмотр органа с использованием щелевой лампы путем биомикроскопии. Это позволяет увеличить передний слой роговицы и осмотреть, определить наличие, степень и форму дефекта.
Возможно взятие анализов на холестерин, определение интенсивности обменных процессов, обследование ближайших родственников пациента.
Симптомы
Дистрофия роговой оболочки не является отдельной болезнью. Это совокупность патологических процессов, протекающих без воспаления. Скорость поражения роговицы, прогрессирования заболевания зависит от формы болезни и степени тяжести, отягощающих сопутствующих диагнозов, своевременности лечения.
При дегенерации наблюдаются следующие симптомы:
- покраснение конъюнктивы;
- резь в глазах и ощущение инородного тела;
- светобоязнь, засветы при взгляде на источники света;
- снижение остроты зрения, ухудшение видимости;
- слезотечение;
- болевые ощущения;
- отечность и помутнение роговой оболочки;
- прогрессирующее общее снижение зрения.
 К вечеру зрение немного улучшается у пациентов с дистрофией роговицы, затем происходит ухудшение в утренние часы. На это влияет образование влаги на поверхности глаза в ночное время, во время сна. Затем в течение дня она испаряется со слизистой, и зрение улучшается.
К вечеру зрение немного улучшается у пациентов с дистрофией роговицы, затем происходит ухудшение в утренние часы. На это влияет образование влаги на поверхности глаза в ночное время, во время сна. Затем в течение дня она испаряется со слизистой, и зрение улучшается.
Причины, диагностика и лечение язвы роговицы
Язва роговицы — это разрушение тканей ниже слоя боуменовой оболочки. У больного ухудшается зрение, мутнеет роговица, появляются боли и роговичный синдром.
Этиология язвы роговицы
Язва начинается развитием бельма. Прогрессируя, вызывает слепоту.
Язвы неинфекционного происхождения провоцируются имунными сбоями, дистрофией роговой оболочки глаза или сухим кератоконъюнктивитом.
Заболевание прогрессирует, если
- поражен эпителий роговицы;
- уменьшается уровень иммунитета;
- в рану попадает инфекция.
Частые возбудители болезни — пневмококки. Появляются при хроническом воспалении слезного мешка (порядка 50%).В остальных случаях переносятся с инфицированных хирургических инструментов.
Развитие язвы роговицы сопровождается эрозией эпителия. В поверхностных и средних слоях роговицы образуется гнойный инфильтрат. Присоединяется воспаление радужки и цилиарного тела глаза.
Сопутствующие факторы
- регулярное ношение грязных контактных линз;
- применение инструментов с инфекциями и несоблюдение чистоты в некоторых офтальмологических кабинетах;
- неправильное использование местных терапевтических средств.
Для развития язвы роговицы опасны любые ожоги и травмы глаза, сухость роговицы, случайное попадание в глаза посторонних предметов, неквалифицированные хирургические операции на роговичной оболочке.
Провоцируют развитие язвы роговицы трихиаз, каналикулит, дакриоцистит, блефарит, трахома и кератит.
Классификация
В офтальмологии язвы роговицы классифицируются
по глубине поражения как
- глубокие;
- поверхностные;
- прободные;
- непрободные.
По локализации язвы роговицы подразделяются на
- cпериферические;
- парацентральные;
- центральные.
По характеру развития язвенного дефекта выделяют ползучую и разъедающую язву роговицы. Ползучая язва роговицы расширяется в сторону краёв. Данный тип язвы развивается при заражения роговицы микробами.
Симптомы язвы роговицы
Язва роговицы односторонняя. Проявляется глазной болью, эрозией ткани. Развиваются роговичный синдром, блефароспазм, светофобия.
При язве роговицы в центральной зоне, острота зрения снижается из-за помутнения роговицы и образования рубцов. Текут слезы, возникают нагноение и инфильтрат, который перерождается в обширную язву. При инфицировании внутриглазных структур появляются панофтальмит, иридоциклит, панувеит и другие заболевания.
Туберкулезная язва роговицы вызывается инфекционными очагами. Сопровождается грубыми рубцами.
Кератомаляция — вызывается дефицитом витамина А. На конъюктиве формируются сухие бляшки.
Диагностика язвы роговицы
Заболевание диагностируется при помощи биомикроскопии и флюоресцеиновой инстилляционной пробы. При язве дефект окрашивается в зеленый цвет. Гониоскопия, диафаноскопия, изменение внутриглазного давления, офтальмоскопия и ультразвуковое исследование показывают реакцию глубоких структур глаза на изъязвление. Цитологическое и бактериологическое исследование мазка с конъюнктивы определяют возбудителей заболевания.
Лечение язвы роговицы
Язва роговицы лечится в клинике офтальмологии. Дефект тушируется иодом или «зеленкой». При дакриоцистите абсцесс устраняется промыванием слезно-носового канала .
Также для лечения язвы роговицы используется кросслинкинг.
Мы лечим язву роговицы
Рекомендуем обращаться в отделение офтальмологии ВЦЭРМ № 2 при первых проявлениях заболевания.
Для предотвращения рубцов назначаются ФТ-процедуры (электрофорез, ультрафонофорез, магнитотерапия).
Поверхностные рубцы роговицы удаляют эксимер-лазером.
Следует соблюдать правила ухода за контактными линзами.
Как лечат эрозию роговицы
Эрозия роговицы – крайне серьезное состояние, требующее незамедлительного обращения к специалисту. При появлении вышеописанных симптомов для правильной постановки диагноза и выбора терапии необходимо срочно обратиться к офтальмологу.
Если это неинфекционная эрозия, применяют препараты кератопротекторного действия – они помогают заживлять дефекты, образуя на поверхности дефекта тонкую пленку, которая защищает от внешних раздражителей. Также показаны препараты, стимулирующие кровообращение и регенерацию. Может быть назначена физиотерапия.
Обязательным компонентом лечения являются увлажняющие капли
Лечение
Терапия дистрофии роговицы глаза осуществляется несколькими способами или их совокупностью в зависимости от формы патологических процессов, степени тяжести, особенностей пациента.
Метод выбранной терапии зависит от причины, спровоцировавшей заболевание, и его формы.
При наследственной дистрофии назначаются глазные капли с витаминами и витаминные комплексы. Они направлены на улучшение питания тканей. Полного исцеления такое медикаментозное лечение при наследственном факторе не дает, позволяет замедлить дегенерацию роговицы.
При отечной форме используют раствор 40% глюкозы или глицерина в виде инстилляций, поливитаминные комплексы в капсулах, таблетках и каплях. Для купирования отека применяются антибактериальные, противовоспалительные медикаменты в каплях и мазях.
Медикаментозное лечение
Назначаются следующие глазные капли и гели:
- Тауфон;
- Таурин;
- Солкосерил;
- Корнерегель;
- Баларпан;
- Цитохром C.
Они восстанавливают целостность роговицы при повреждении и травмах, защищают от воздействия вредных факторов, увлажняют поверхность роговицы, снимают отек, способствуют улучшению питания и обменных процессов. Назначаются курсами от 1 месяца с перерывом.
Хирургическая операция
 Считается самым эффективным лечением дистрофии роговицы, если она не вызвана наследственным фактором. При наследственной природе возможно замедление процессов дегенерации, необходимы повторные операции.
Считается самым эффективным лечением дистрофии роговицы, если она не вызвана наследственным фактором. При наследственной природе возможно замедление процессов дегенерации, необходимы повторные операции.
Хирургическое вмешательство проводится в зависимости от степени поражения:
- кератэктомия – при повреждении эпителия или мембраны, когда удаляется поверхностный слой роговицы;
- кератопластика – при распространении патологии на более глубокие слои, при этом удаляется центральная или отдельные части роговой оболочки, на их место пересаживается донорская ткань.
Трансплантация – отличный способ вернуть роговице прозрачность, устранить симптомы патологии, восстановить зрение. Вместо натуральных клеток пациента после пересадки их функции начинают выполнять донорские клетки.
Секвестрация роговицы
Секвестрация роговицы встречается только у кошек. Данное нарушение имеет патогномонический вид и заключается в различной пигментации и некрозе стромы. Это коричневые или черные бляшки, которые могут сопровождаться васкуляризацией и отеком роговицы. Секвестр может быть слегка приподнят над поверхностью роговицы, а вышележащий эпителий отсутствует. Секвестрацию роговицы часто вызывает герпесвирусная инфекция, но также она может быть последствием любого постоянного раздражения, особенно энтропиона. Всем кошек с секвестрацией роговицы необходимо провести вирусологические исследования на герпесвирусную инфекцию. Методы лечения секвестрации роговицы остаются спорными. Поскольку секвестры могут отшелушиваться спонтанно, иногда выбирают консервативные методы мониторинга этого заболевания. У заболевших кошек часто развиваются болезненность, эпифора и блефароспазм, поэтому рекомендуется кератэктомия, обеспечивающая достаточно быстрое заживление. Для кошек с положительными результатами тестов на герпесвирус показана одновременная противовирусная терапия.
Причины развития эрозии
Провокаторами повреждения эпителиального слоя в области роговицы могут стать две группы факторов – инфекционные процессы и неинфекционные поражения.
Среди инфекционных поражений наиболее распространены:
- Повреждение роговицы при рецидиве простого герпеса
- Грибковые эрозии
- Хламидийная инфекция
- Бактериальные поражения (стрептококк, стафилококк, синегнойная палочка)
- Смешанная природа поражения (вирусно-микробная или грибково-микробная)
Среди неинфекционных провокаторов поражения можно выделить факторы, приводящие к нарушению питания роговицы (дистрофии), снижению местной иммунной защиты и травмы эпителия.
Самые частые из них это:
- Слишком длительное ношение линз или несоблюдение правил их использования
- Травмы роговицы инородными предметами или едкими веществами
- Последствия офтальмологических операций
- Аутоиммунные процессы, которые приводят к повреждению сосудов, питающих роговицу (например, ревматоидные изменения)
- Эндокринно-обменные расстройства (например, сахарный диабет)
- Новообразования






























